




ความรู้เรื่องโรค
โรคพิษสุนัขบ้า
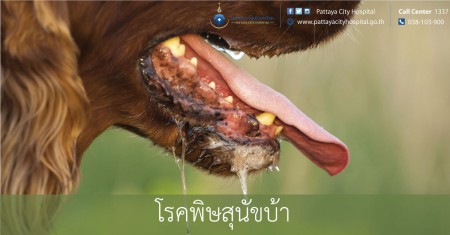
โรคพิษสุนัขบ้า เป็นโรคติดต่อจากสัตว์มาสู่คนที่มีความรุนแรงมาก ผู้ป่วยต้องเสียชีวิตทุกราย อาการแสดงของโรคมักเป็นแบบสมองและเยื่อสมองอักเสบเฉียบพลัน ผู้ป่วยจะมีไข้ ปวดเมื่อยตามเนื้อตัว คันหรือปวดบริเวณรอยแผลที่ถูกสัตว์กัด ต่อมาจะหงุดหงิด ตื่นเต้นไวต่อสิ่งเร้า (แสง เสียง ลมฯ) ม่านตาขยาย น้ำลายไหลมาก กล้ามเนื้อคอกระตุกเกร็งขณะที่ผู้ป่วยพยายามกลืนอาหารหรือน้ำ ทำให้เกิดอาการ "กลัวน้ำ" เพ้อคลั่ง สลับกับอาการสงบ ชัก ผู้ป่วยบางรายอาจแสดงอาการแบบอัมพาต โดยมีอาการแขนขาอ่อนแรง กรณีไม่ได้รับการรักษาประคับประคอง มักป่วยอยู่ประมาณ 2 - 6 วัน และเสียชีวิตเนื่องจากอัมพาตของกล้ามเนื้อ ระบบทางเดินหายใจ
เชื้อสาเหตุ
เกิดจากไวรัสเรบี่ส์ (Rabies virus) เชื้อนี้ตายง่ายถ้าถูกแสงแดด หรือแสงอุลต้าไวโอเลต จะตายใน 1 ชั่วโมง ถ้าต้มเดือด จะตายภายใน 5 -10 นาที ถ้าถูกน้ำยาฆ่าเชื้อ เช่น ไลโซล ฟอร์มาลีน แอลกอฮอล์ ทิงเจอร์ไอโอดีน และโพวีโดนไอโอดีน และสบู่หรือผงซักฟอก เชื้อจะตายภายในเวลารวดเร็ว การระบาดของโรคส่วนใหญ่อยู่ในประเทศด้อยพัฒนา หรือกำลังพัฒนา คาดว่ามีผู้เสียชีวิตปีละกว่า 30,000 คน ในประเทศไทยผู้เสียชีวิตมีแนวโน้มลดลงตามลำดับจาก 370 คนในปี พ.ศ. 2523 เป็น 30 คน ในปี พ.ศ. 2545 พบมากในภาคกลาง โรคพิษสุนัขบ้าในทวีปเอเชียมักมีสุนัขเป็นสัตว์นำโรคที่สำคัญ ปัจจุบันในทวีปยุโรปยังมีปัญหาในสัตว์ป่า เช่น สุนัขจิ้งจอก ซึ่งหลังจากมีการใช้วัคซีนชนิดกิน (Oral rabies vaccine) ทำให้อุบัติการของโรคลดลงไปมาก โดยเฉพาะสวิตเซอร์แลนด์ สามารถกำจัดโรคไปได้ใน ปี ค.ศ. 1986 แต่ยังมีรายงานโรคนี้ในค้างคาวในเดนมาร์ค เนเธอร์แลนด์ และเยอรมันตะวันตก ส่วนในสหรัฐอเมริกา และแคนาดา ยังมีปัญหาโรคนี้ในสัตว์ป่า เช่น สกั้งค์ แรคคูน และค้างคาว
สัตว์นำโรค
สัตว์นำโรค ได้แก่ สัตว์เลี้ยง และสัตว์ป่า เช่น สุนัข แมว สุนัขจิ้งจอก สุนัขป่า หมาไน สกั้งค์ แรคคูน พังพอน และสัตว์เลี้ยงลูกด้วยนมอื่น ๆ ในเม็กซิโก อเมริกากลาง และอเมริกาใต้ มีค้างคาวดูดเลือด ค้างคาวกินผลไม้ และค้างคาวกินแมลง เป็นสัตว์นำโรค ในประเทศกำลังพัฒนา สุนัขเป็นแหล่งรังโรคที่สำคัญ กระต่าย หนูแร็ท และหนูไมซ์ อาจติดเชื้อได้ แต่พบไม่บ่อยนัก ในประเทศไทยสุนัขเป็นสัตว์นำโรคหลัก รองลงมาเป็นแมว
วิธีการติดต่อของโรค
เชื้อไวรัสออกมากับน้ำลายสัตว์ที่ติดเชื้อ และเข้าสู่ร่างกายคนทางบาดแผลที่สัตว์กัดหรือข่วน บางครั้งพบว่าเชื้อสามารถเข้าทางบาดแผลที่เกิดขึ้นใหม่ ๆ ตามผิวหนัง หรือเข้าเยื่อบุของตา ปาก จมูก ที่ไม่มีแผล หรือรอยฉีกขาด การติดต่อจากคนถึงคน สามารถเกิดได้ตามทฤษฎี เนื่องจากมีการพบเชื้อในน้ำลายของผู้ป่วย แต่ไม่เคยมีรายงานยืนยันที่แน่ชัด นอกจากการติดต่อ โดยการปลูกถ่ายกระจกตา จากผู้ที่เสียชีวิตด้วยโรคพิษสุนัขบ้า แต่ได้รับการวินิจฉัยว่าเป็นโรคของระบบประสาทส่วนกลาง การติดต่อโดยการหายใจพบน้อยมาก มีรายงานการติดต่อในถ้ำค้างคาว และในอดีตมีรายงานในห้องปฏิบัติการในต่างประเทศ เนื่องจากมีความเข้มข้นของเชื้อไวรัสในบรรยากาศสูงมาก และขณะนั้นไม่มีมาตรการป้องกันที่ดีพอ การติดต่อโดยค้างคาวดูดเลือด ส่วนใหญ่พบในลาตินอเมริกา สำหรับในสหรัฐอเมริการมีรายงานติดโรคมาสู่คนและสัตว์เลี้ยงลูกด้วยนม โดยค้างคาวกินแมลงแต่พบได้น้อย
ระยะฟักตัวของโรค
ระยะฟักตัว คือระยะเวลาที่เชื้อเข้าสู่ร่างกายจนเกิดอาการ ประมาณ 2 - 8 สัปดาห์ อาจสั้นเพียง 5 วัน หรือยาวนานเกินกว่า 1 ปี ระยะฟักตัวจะสั้นหรือยาวขึ้นกับปัจจัยบางประการ ได้แก่ ความรุนแรงของบาดแผล ปริมาณของปลายประสาทที่ตำแหน่งของแผล และระยะทางแผลไปยังสมอง เช่น แผลที่หน้า ศีรษะ คอ และมือ จะมีระยะฟักตัวสั้นจำนวนและความรุนแรงของเชื้อก็เป็นอีกปัจจัยหนึ่ง เครื่องนุ่งห่ม เช่น เสื้อผ้า หรือการล้างแผลจะมีส่วนช่วยลดจำนวนเชื้อลงได้มาก
ระยะติดต่อของโรค
- สุนัข และแมวอาจแพร่เชื้อได้ 3 - 10 วัน ก่อนเริ่มแสดงอาการป่วย (พบน้อยมากที่จะเร็วกว่า 30 วัน) และตลอดเวลาที่สัตว์ป่วย
- ในสัตว์ป่า เช่น ค้างคาว และสกั้งค์ มีรายงานการปล่อยเชื้อในน้ำลายได้เร็วถึง 8 - 18 วัน ก่อนแสดงอาการ
อาการโรคพิษสุนัขบ้าในคน
โรคพิษสุนัขบ้าในคนสามารถจำแนกอาการได้เป็น 2 ลักษณะ คือ Furious หรือ Encephalitic Rabies (อาการแบบคลุ้มคลั่ง) ระยะการดำเนินโรคเร็ว โดยเฉลี่ยเสียชีวิตใน 5 วัน การวินิจฉัย Furious rabies นั้น ต้องมีอาการครบทั้ง 3 ประการข้างล่างนี้ โดยเฉพาะอย่างยิ่งเมื่อมีประวัติถูกสัตว์กัด แม้ว่าสัตว์จะถูกยั่วยุให้โกรธก็ตาม ลักษณะอาการดังกล่าว คือ
1.1 Fluctuation of conciousness ผู้ป่วยจะมีอาการสลับเปลี่ยนระหว่างสภาวะการรู้ตัวที่ปกติ และลักษณะตื่นเต้นกระวนกระวายต่อสิ่งเร้าไม่ว่าจะเป็นเสียง แสง เป็นต้น ซึ่งจะทวีความรุนแรงขึ้นเรื่อย ๆ จนผู้ป่วยอาจจะอาละวาด และผุดลุกผุดนั่งระหว่างที่ผู้ป่วยกลับอยู่ในสภาวะปกติจะสามารถพูดคุย โต้ตอบเรื่องทุกอย่าง แต่บางครั้งจะจำไม่ได้หรือไม่เข้าใจตนเองขณะที่แสดงอาการผิดปกติ สภาพเช่นนี้จะดำเนินไปประมาณ 2 - 3 วัน แล้วผู้ป่วยจะเริ่มซึม และไม่รู้สึกตัว ในระยะ 24 ชั่วโมง สุดท้ายเริ่มมีความดันโลหิตต่ำ ช็อก และอาจมีอาเจียนเป็นเลือด
1.2 Phobic spasms ได้แก่ อาการกลัวน้ำ กลัวลม ลักษณะทั้ง 2 ประการ อาจไม่พบร่วมกัน และไม่จำเป็นที่จะต้องมีภาวะการเกร็งตีบของกล่องเสียง (laryngeal spasms)
อาการกลัวน้ำ ลม จะเห็นได้ชัดขณะที่ผู้ป่วยรู้สึกตัวเท่านั้น เมื่อผู้ป่วยเริ่มซึมอาการเหล่านี้จะหายไป แต่ผู้ป่วยจะมีอาการถอนหายใจเป็นพัก ๆ (inspiratory spasms) ซึ่งเกิดขึ้นเอง และเป็นอาการสำคัญ ซึ่งช่วยในการวินิจฉัย
1.3 Autonomic stimulation ได้แก่ อาการขนลุกเป็นบางส่วนหรือทั้งตัว รูม่านตามีสภาพไม่ตอบสนองต่อแสง และอาจขยายเต็มที่ หรือห่อตัวเต็มที่เป็นระยะสั้น ๆ และที่สำคัญก็คือ น้ำลายมากผิดปกติ จะต้องบ้วน หรือถ่มเป็นระยะ นอกจากนั้น อาการคันเฉพาะที่ตรงถูกสัตว์กัดในรูปของคัน ปวดแสบปวดร้อน ปวดลึก ๆ ซึ่งแพร่กระจายไปทั่วแขน ขา หรือหน้าซีดที่ถูกกัด (local neuropathic symptoms) ก็อาจจะช่วยสนับสนุนการวินิจฉัยได้
อย่างไรก็ตามพึงระวังที่จะไม่ใช้อาการเฉพาะที่อย่างเดียวในการให้การวินิจฉัย ยกเว้นแต่จะประกอบด้วยข้อมูลทางห้องปฏิบัติการที่เชื่อถือได้ Dumb หรือ Paralytic rabies (อาการอัมพาต) หรืออาการอ่อนแรงของแขนขาเป็นอาการสำคัญ ระยะการดำเนินโรคช้า โดยเฉลี่ยเสียชีวิตใน 13 วัน
การรักษาในคน
- ปัจจุบันยังไม่สามารถรักษาโรคนี้ให้หายขาดได้ การรักษาจึงทำได้เพียงการดูแล ประคับประคอง และรักษาตามอาการ
- แยกผู้ป่วยให้อยู่ในห้องที่สงบ ปราศจากเสียงรบกวน แต่ไม่จำเป็นต้องปิดไฟ
- ให้สารน้ำเข้าเส้นเลือดให้เพียงพอ เนื่องจากผู้ป่วยกินอาหารไม่ได้
- ผู้ให้การดูแลผู้ป่วย ควรใส่เสื้อกาวน์ แว่นตา ผ้าปิดจมูกเพื่อป้องกันการสัมผัสสารคัดหลั่งจากผู้ป่วย และปฏิบัติตามวิธีการป้องกันที่ได้มาตรฐาน (Standard precaution)
การป้องกันและควบคุมโรค
โรคพิษสุนัขบ้าเป็นโรคที่ต้องรายงานโดยเร่งด่วน เพื่อผู้ที่เกี่ยวข้องจะได้ดำเนินการสอบสวนโรคพร้อมทั้งประสานงานกับหน่วยงานควบคุมโรคในสัตว์และท้องถิ่น เพื่อกำจัดแหล่งรังโรคควบคู่ไปกับการค้นหาคนหรือสัตว์ที่อาจได้รับเชื้อโรคพิษสุนัขบ้า เพื่อรับการป้องกันโรคที่ถูกต้อง และเพื่อให้ผู้สงสัยว่าได้รับเชื้อโรคพิษสุนัขบ้าได้รับการป้องกันหรือกำจัดสัตว์ที่สงสัยว่าได้รับเชื้อโรคพิษสุนัขบ้า ในกรณีที่มีผู้ถูกสุนัขที่เป็นหรือสงสัยว่าเป็นโรคพิษสุนัขบ้ากัด/ข่วน ควรจะดำเนินการดังต่อไปนี้
1.1 แจ้งให้หน่วยงานที่เกี่ยวข้องในพื้นที่ทราบ เพื่อติดตามผู้สัมผัสโรครายอื่น ๆ รวมทั้งประสานกับปศุสัตว์ในพื้นที่ควบคุมโรคในสัตว์
1.2 แนะนำให้นำหัวสัตว์ที่สงสัยว่าเป็นโรคพิษสุนัขบ้าส่งชันสูตรยืนยันทางห้องปฏิบัติการ เพราะถ้าหากตรวจพบเชื้อ เจ้าหน้าที่ปศุสัตว์จะได้ดำเนินการควบคุมโรคสัตว์ที่อยู่บริเวณนั้นโดยรอบ กำจัดสุนัขที่อาจเป็นแหล่งรังโรคเป็นการหยุดยั้งไม่ให้เชื้อโรคแพร่ระบาดไปยังพื้นที่อื่น
กระบวนการที่สำคัญที่สุดของการป้องกันควบคุมโรคพิษสุนัขบ้า คือ การสร้างเสริมภูมิคุ้มกันโรคในสุนัข ซึ่งเป็นสัตว์นำโรคหลักให้มีภูมิคุ้มกันหมู่ (herd immunity) รวมทั้งการควบคุมประชากรสุนัขและลดความเสี่ยงจากการถูกสุนัขกัด ต้องพยายามฉีดวัคซีนป้องกันโรคพิษสุนัขบ้าให้ได้อย่างน้อย ร้อยละ 80 ของจำนวนสุนัขทั้งหมดในพื้นที่ในเวลาใกล้เคียงกัน การที่จะบรรลุจุดมุ่งหมายดังกล่าว จำเป็นต้องได้รับความร่วมมือจากทุกหน่วย และที่สำคัญคือ หน่วยงานสาธารณสุข ปศุสัตว์ และองค์กรปกครองท้องถิ่น ผู้เลี้ยงสุนัขและประชาชน
การป้องกันหลังถูกสัตว์กัด หรือข่วน
ผู้ถูกสุนัขกัด หรือข่วน ต้องล้างบาดแผลด้วยสบู่ และน้ำสะอาดให้ลึกถึงก้นแผล และใส่ยารักษาแผลสดเพื่อกำจัดเชื้อไวรัสที่แผลโดยเร็ว แล้วไปพบแพทย์ พร้อมทั้งติดตามดูอาการสัตว์ที่กัด ซึ่งถ้าสัตว์ที่กัดเป็นสุนัข หรือแมว การพิจารณาว่าสุนัขหรือแมวนั้นไม่น่าจะเป็นโรคพิษสุนัขบ้าจะต้องมีองค์ประกอบสนับสนุนอย่างน้อย 5 ประการ คือ
- สุนัข หรือแมวนั้นมีอาการปกติ
- เป็นสัตว์ที่เคยได้รับการฉีดวัคซีนป้องกันโรคพิษสุนัขบ้ามาแล้วอย่างน้อย 2 ครั้ง ครั้งสุดท้ายไม่เกิน 1 ปี
- เลี้ยงอยู่ในบริเวณที่มีขอบเขต โอกาสที่ไปสัมผัสกับสัตว์ที่มีเชื้อได้น้อย
- มีเหตุการณ์โน้มนำทำให้สัตว์กัด หรือข่วน เช่น ทำให้เจ็บ ตกใจ หรือโกรธ
- สามารถกักดูอาการภายใน 10 วันได้
ถ้าขาดองค์ประกอบข้อใดข้อหนึ่งก็นับว่ามีความเสี่ยงอยู่มาก ถ้าเป็นสัตว์ป่า หรือไม่มีผู้รับผิดชอบกักขัง หรือติดตามดูอาการไม่ได้ ให้ปฏิบัติเสมือนว่าสัตว์นั้นเป็นโรคพิษสุนัขบ้า ผู้ถูกกัดต้องได้รับการฉีดวัคซีนป้องกันโรคพิษสุนัขบ้า หรือฉีดวัคซีนฯ ร่วมกับอิมมูโนโกลบุลิน (กรณีที่บาดแผลลึก หรือแผลใหญ่ หรือหลายแผล หรือบาดแผลอยู่ในตำแหน่งที่สำคัญ เช่น ในหน้า ลำคอ) โดยเร็ว ซึ่งผู้ถูกกัดต้องมาฉีดให้ตรงตามกำหนดนัดหมาย โดยเฉพาะอย่างยิ่งใน 3 เข็มแรก ถ้าเป็นการฉีดเข้ากล้ามเนื้อตามแบบมาตรฐานจะต้องฉีด 5 เข็ม ในวันที่ 0, 3, 7,14 และ 30 ของการถูกกัด
*หมายเหตุ วันที่ 0 หมายถึงวันที่ถูกสัตว์กัด
เมื่อมีผู้ถูกสัตว์ที่เป็นหรือสงสัยว่าเป็นโรคพิษสุนัขบ้ากัด ข่วน ประชาชนในพื้นที่ควรช่วยกันดำเนินการดังนี้
- สอบถามหรือช่วยกันสืบหาตัวผู้ที่ถูกสัตว์ตัวเดียวกันกัด หรือข่วนในเวลาใกล้เคียงกันให้ไปรับบริการรักษาป้องกันโดยเร็วด้วย และต้องแนะนำให้นำหัวสัตว์ต้องสงสัยส่งชันสูตรยืนยันทางห้องปฏิบัติการ
- สอบถามข้อมูลว่ามีสัตว์อื่นที่กัดคลุกคลี ใกล้ชิด หรือถูกสัตว์นี้กัด ต้องแจ้งให้ปศุสัตว์หรือสัตวแพทย์ในพื้นที่เข้าควบคุมโรคโดยเร็ว เพราะหากทราบแน่ชัดว่าสัตว์เป็นโรคพิษสุนัขบ้า เจ้าหน้าที่จะทำการแจ้งไปยังพื้นที่ใกล้เคียงให้ระมัดระวัง เพราะอาจมีสัตว์ที่มีเชื้ออยู่ในบริเวณนั้นด้วย
การส่งสัตว์ตรวจชันสูตร
- ถ้าเป็นสัตว์เล็กอย่างกระรอก กระต่าย แมว ส่งชันสูตรได้ทั้งตัว
- แต่ถ้าเป็นสัตว์ใหญ่อย่าง สุนัข สุกร วัว ต้องตัดเฉพาะส่วนหัวไปชันสูตร
- ผู้ตัดหัวสัตว์จะต้องไม่มีบาดแผลที่มือ
- และต้องสวมถุงมือยางหรือถุงมือพลาสติกที่กันน้ำได้ขณะทำการตัด
- นำถุงพลาสติกครอบปากสัตว์ก่อนลงมือตัด เป็นการป้องกันน้ำลายสัตว์กระเด็น
- จากนั้นใช้มีดคม ๆ ตัดตรงรอยต่อระหว่างศีรษะกับคอ รวบถุงพลาสติกที่ครอบปากสัตว์ไว้
- และนำใส่ลงในถุงพลาสติกหนา รวบปากถุงให้แน่น
- (ห้ามแช่หัวสัตว์ในฟอร์มาลิน จะทำให้เนื้อสมองแข็ง แยกเชื้อไม่ได้ ผลการตรวจไม่ดี)
- นำถุงนี้ใส่ลงในถังพลาสติก โฟม หรือโลหะอย่างใดอย่างหนึ่งที่มีน้ำแข็งรองอยู่ก้นถัง
- แล้วเทน้ำแข็งกดทับอีกครั้ง เพื่อรักษาตัวอย่างไม่ให้เน่า
- (ห้ามใส่เกลือ หรือแช่แข็ง เพราะจะทำให้ใช้เวลาในการตรวจนานขึ้น
- และผลตรวจอาจไม่ดีเท่าที่ควร)
- นำส่งห้องชันสูตรโรคโดยเร็วที่สุดภายใน 24 ชั่วโมง
- กรอกข้อมูลในแบบส่งตัวอย่างตรวจอย่างละเอียด เกี่ยวกับชนิดสัตว์ สี อายุ การฉีดวัคซีน
- การกัดคนหรือสัตว์อื่น รวมทั้งชื่อ ที่อยู่ของผู้ต้องการผลชันสูตร หรือเจ้าของติดไว้ด้วย
- ป้องกันการสลับตัวอย่าง และเจ้าหน้าที่สามารถติดต่อได้รวดเร็ว
- ส่วนซาก ถุงมือยาง หรือถุงพลาสติก ควรเผา หรือฝังให้ลึกอย่างน้อย 50 ซม. ป้องกันสัตว์อื่นคุ้ยเขี่ย
- มีดหรืออุปกรณ์อื่นให้ทำความสะอาดด้วยน้ำยาฆ่าเชื้อ แล้วผึ่งแดดให้แห้งหรือต้มในน้ำเดือดนาน 10 นาที
ขอบคุณข้อมูลจาก : เว็บไซต์ ThaiContagion รวมข้อมูลเกี่ยวกับโรคภัยและเรื่องสุขภาพ

